Kurzajki to nic innego, jak spowodowane poprzez mikroorganizmy brodawki. Niestety kurzajki są niezwykle zaraźliwe oraz czasem dosyć ciężko się ich pozbyć. Warto wiedzieć, jak się przed nimi bronić. Huckelberry Finn, jeden z bohaterów książki Marka Twaina pt. “Przygody Tomka Sawyera”, miał własne triki na pozbycie się kurzajek. Potrzebował do tego fasoli czy kota, a wszystko rozgrywało się o północy, na rozstaju dróg czy na cmentarzu. Wiele antykurzajkowych czarów odnajdziemy również w medycynie ludowej. Dowodzi to właśnie tego, z jak starym oraz poważnym problemem mamy do czynienia. Dziś nadal ciężko pozbyć się brodawek, jednak naukowcy nieustannie zgłębiają ten temat. Są one jeszcze nie do końca poznaną zagadką dla medycyny.
Kurzajki szpecą skórę oraz bolą
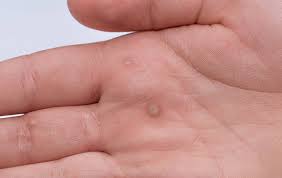
Kurzajki – szarobrunatne, grudkowate narośla o nierównej powierzchni – nie dodają uroku, jednak na tym nie kończy się ich dokuczliwość. Jeżeli wyrosną w strefie paznokcia, mogą podnosić jego płytkę, powodując duży ból.
U osób obgryzających paznokcie brodawki mogą nastąpić również na ustach. Te pojawiające się na rękach można przyjąć za niezwykle kapryśne. Bywa, iż rośnie ich niezwykle wiele, aż tu szybko w przeciągu kilku dni wszystkie znikają. Po prostu giną same, choć wcześniej nie pomagało żadne leczenie. Te, które rozwiną się na nogach, mogą dać się we znaki, bo wnikają dokładnie w skórę oraz wywołują stan zapalny. Uciskane przez ciężar ciała umieszczają się jak gwóźdź oraz zdecydowanie utrudniają chodzenie. Często są mylone z odciskami, wycinane czy smarowane płynami na odciski. Taka kuracja wcale nie kończy się powodzeniem.
Za kurzajki odpowiedzialny jest wirus HPV
Wszystkie brodawki powoduje wirus brodawczaka ludzkiego (human papillomavirus – HPV), który ma mnóstwo wersji. Każdy z drobnoustrojów powoduje odmienny typ brodawek (verucea vulgaris), np. zwykłe, płaskie, mozaikowe. Wirus brodawczaka nie daje się hodować w laboratoriach na sztucznych podłożach. Dlatego nadal nie znaleziono dobrego środka na wszelkie jego szczepy. Dotychczas za pomocą technik molekularnych scharakteryzowano 77 odmian. Dalsze 30 genotypów zidentyfikowano, jednak nie zostały nadal w całości poznane. Niektóre rodzaje HPV mają właściwości onkogenne – powodują nowotwory skóry czy błon śluzowych. Genotypy HPV oznaczone numerami 16, 18 oraz 33 określa się w śluzówce osób chorujących na nowotwory organów płciowych.
Nie rozdrapuj kurzajek!
Kurzajkami można się zarazić poprzez bezpośredni kontakt z zakażoną osobą, korzystanie ze wspólnego ręcznika, przedmiotów domowych, ale również na basenie, w saunie, solarium, szatni, wszędzie, gdzie bywa mnóstwo osób. Na basenie rajem dla wirusów są brodziki (mimo płynu odkażającego), poprzez które należy przejść, idąc na pływalnię.
Niektórzy mają naturalną tendencja do łapania wirusów. Służy temu młody wiek (dzieci, dojrzewająca młodzież), drobne urazy skóry na rękach, również te występujące przy obgryzaniu paznokci. Szkodliwe jest również wycinanie skórek oraz pożyczanie urządzeń do pedicure. Kurzajki można mieć w dowolnym wieku. Nierzadko mają je rodzice małych dzieci, specjaliści, pielęgniarki, a również pedikiurzystki, masażyści oraz osoby z ograniczoną odpornością komórkową.
Jest mnóstwo metod leczenia kurzajek, jednak nie wszystkie równie skuteczne
Doświadczeni dermatolodzy twierdzą, iż jeśli jest mnóstwo metod leczenia kurzajek, to prawdopodobnie żadna spośród nich nie jest w stu procentach skuteczna. Ale jednak należy podejmować kolejne próby pozbycia się takich brodawek.
Starą, jednak powszechnie dobrą formą likwidowania kurzajek jest lapisowanie (patyczek lapisowy można nabyć w aptece). Można je smarować płynem, żelem czy maścią zawierającą kwas salicylowy, mlekowy czy mocznik. Oporne na działanie kurzajki można usuwać środkami dostępnymi tylko na receptę, bo o ich użyciu może zdecydować jedynie dermatolog. W gabinetach dermatologicznych kurzajki usuwa się przez zamrażanie ich ciekłym azotem czy łyżeczkowanie. Wcześniej zawsze trzeba brodawkę zmiękczyć. Zazwyczaj wystarcza posmarowanie jej maścią salicylową oraz zaklejenie plastrem bez opatrunku. Po zabiegu należy pamiętać, aby przez parę dni przemywać rankę wodą utlenioną oraz zaklejać ją plastrem. Niewielkie brodawki można usunąć, stosując elektrokoagulację. Gdy te formy zawiodą, do centrum kurzajki wstrzykuje się bleomycynę – zabieg jest poważny, ale pewny. Zwykle – bez względu na ilość brodawek – usuwa się jedną czy dwie na raz. Po zabiegu pozostałe kurzajki często znikają. Nikt nie wie, czemu tak się dzieje.
Na czym polegają zabiegi usuwania kurzajki w gabinecie medycznym?
Może się wykazać, iż środki apteczne nie pomogą oraz kurzajkę trzeba będzie usunąć w gabinecie medycznym. Specjalista może zaproponować jeden z poniższych zabiegów:
Łyżeczkowanie kurzajek
Łyżeczkowanie, czyli mechaniczne usunięcie brodawki w znieczuleniu miejscowym. Przed zabiegiem trzeba zmianę rozmiękczyć, stosując maści czy plastry.
Laserowe usuwanie brodawek
Laserowe usuwanie brodawek jest to krótka oraz wygodna forma na wyleczenie uciążliwych zmian skórnych. Promienie lasera podgrzewają brodawkę oraz naskórek, niszcząc wszystkie komórki z wirusem. Okres zabiegu nie przekracza paru minut.